Развитию недуга присуща сезонная зависимость: рецидивы наблюдаются зимой, ремиссии — в летний период. Научно установлено, что атопический дерматит в 34% случаев сопровождается астматическим компонентом, в 25% - ринитом, в 9% - поллинозом.
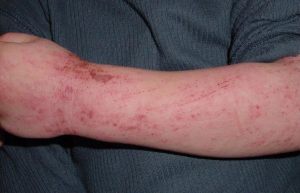
К развитию клинической картины атопического дерматита приводят эндогенные факторы, подобные наследственности и гиперреактивности кожных покровов, в сочетании с экзогенными факторами (например, психоэмоциональными перегрузками, табачным дымом, пищевыми добавками).
Под воздействием разнообразных аллергенов в организмах людей-атопиков инициируются воспалительные реакции. В итоге в очагах воспаления возникают клеточные инфильтраты, базовым основанием которых являются клетки аллергического воспаления. Даже при ликвидации аллергенов из окружения людей-атопиков воспалительные процессы продолжаются, приобретают самоподдерживающийся характер. Это диктует необходимость осуществления интенсивной противовоспалительной терапии в отношении каждого пациента с атопическим дерматитом. Продолжительность подобной терапии достигает 3-х месяцев.
В качестве ключевых направлений терапии выделяют:
• диетотерапию;
• мероприятия, связанные с контролем внешней среды;
• системную фармакотерапию;
• прием антигистаминов и мембраностабилизирующих препаратов;
• прием препаратов, нормализующих функционирование ЦНС и органов ЖКТ;
• витаминизацию;
• иммуномодулирующую терапию;
• прием средств, содержащих ненасыщенные жирные кислоты;
• терапию антибиотиками и системными кортикостероидами;
• локальную наружную терапию.
Подробно о причинах возникновения, симптомах и лечение читайте тут.



